Recomendaciones para el manejo clínico en los Servicios de Medicina Interna
10 de mayo de 2026 · Versión 1.0
(Documento dinámico -se actualizará en función del cambio de circunstancias epidemiológicas o de la aparición de nuevas evidenciascientíficas)
Preámbulo
La detección en mayo de 2026 de un brote de enfermedad por ANDV en un crucero procedente de Ushuaia, con casos importados a varios países europeos y la previsible llegada de pasajeros y tripulación a territorio español, sitúa ala infección por hantavirus en el primer plano de la práctica clínica de los Servicios de Medicina Interna. Aunque la incidencia global de hantavirus en España ha sido históricamente muy baja, la posibilidad de atender pacientes con sospecha o confirmación de síndrome cardiopulmonar por hantavirus (SCPH) obliga a actualizar el conocimiento clínico, los circuitos asistenciales y las medidas de bioseguridad.
El presente documento, elaborado por la Sociedad Española de Medicina Interna (SEMI) de acuerdo con las recomendaciones del Ministerio de Sanidad, el Centro de Coordinación de Alertas y Emergencias Sanitarias (CCAES) y la evidencia científica más reciente, recoge en formato sintético los aspectos esenciales que todo internista debe conocer: agente y reservorio, vías de transmisión, criterios de sospecha, curso clínico, diagnóstico, manejoterapéutico, bioseguridad, signos de alarma y procedimiento ante un caso sospechoso. Su objetivo es servir de referencia operativa para la asistencia hospitalaria, sin sustituir los protocolos locales ni la coordinación con los Servicios de Microbiología, Medicina Preventiva y otros servicios clínicos.
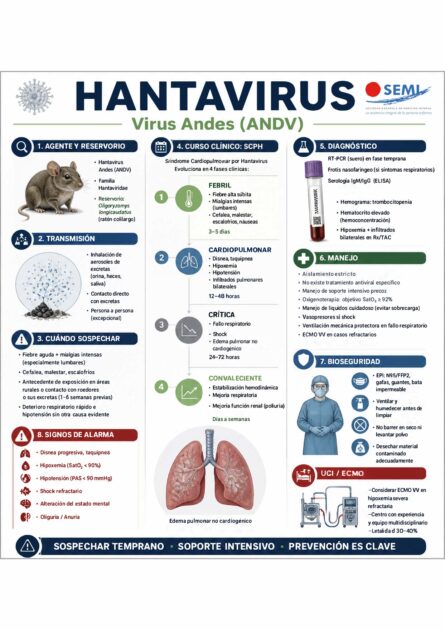
1. Agente y reservorio
Los hantavirus son virus ARN monocatenarios de polaridad negativa, con genoma segmentado en tres fragmentos (S, M y L) que codifican respectivamente la nucleocápside, las glicoproteínas de envoltura Gn y Gc, y la ARN polimerasaviral. Pertenecen al género Orthohantavirus, familia Hantaviridae, orden Bunyavirales. Se han identificado más deveinte especies asociados a relevancia clínica humana, con distribución geográfica ligada al hábitat de su roedorreservorio. Los hantavirus presentan una envoltura lipídica que los hace lábiles en el medio ambiente ysusceptibles a desinfectantes habituales (hipoclorito sódico, etanol al 70 %, glutaraldehído), pero suficientemente estables en aerosoles y excretas para mantener la infectividad durante horas o días en condiciones de bajatemperatura y humedad relativa elevada.
Desde el punto de vista clínico se distinguen dos grandes grupos. Los hantavirus del Viejo Mundo — Hantaan, Seúl, Puumala, Dobrava, Saaremaa— son los responsables de la fiebre hemorrágica con síndrome renal, endémica en Asia y Europa. Los hantavirus del Nuevo Mundo, con ANDV, Virus Sin Nombre, Choclo, Bayou, Black Creek Canal y Laguna Negra, causan el SCPH, descrito por primera vez en 1993 en el sudoeste de Estados Unidos y posteriormente en otros países americanos.
El ANDV, responsable del brote de 2026, se identificó por primera vez en 1995 en la Patagonia argentina. Es el agente causal del SCPH en el Cono Sur, con áreas endémicas en Argentina (provincias de Río Negro, Neuquén, Chubut, Buenos Aires, Salta, Jujuy y Misiones) y en gran parte del territorio chileno (regiones de Los Lagos, Aysén, Magallanes, Bio-Bío, La Araucanía y Los Ríos). La transmisión sigue un patrón estacional, con picos en primavera-verano austral coincidentes con la mayor actividad y densidad poblacional del roedor reservorio. Los hantavirus se clasifican como agentes biológicos del grupo de riesgo 3, requieren manipulación en laboratorios de bioseguridad nivel 3 (BSL-3) para cultivo y procedimientos con virus vivo, y nivel 2 reforzado (BSL-2+) para diagnóstico mediante PCR o serología sin amplificación.
El reservorio del ANDV es el ratón colilargo (Oligoryzomys longicaudatus), un roedor sigmodontino silvestre quehabita zonas boscosas, matorrales, pastizales y construcciones rurales abandonadas, en áreas con casos con transmisión autóctona. Los roedores infectados desarrollan una infección persistente y asintomática, y excretan el virus de forma intermitente o continua a través de orina, heces y saliva durante toda su vida. Otros hantavirustienen reservorios distintos: Sigmodon hispidus para Black Creek Canal, Peromyscus maniculatus para el Virus SinNombre, Apodemus agrarius para Hantaan, Myodes glareolus para Puumala. La distribución geográfica de la enfermedad humana coincide estrechamente con el hábitat del roedor portador, dato epidemiológico clave paraorientar la sospecha clínica en pacientes con antecedente de viaje o residencia en zona endémica.
2. Transmisión
La principal vía de adquisición de la infección por hantavirus es la inhalación de aerosoles formados a partir deorina, heces o saliva de roedores infectados. Las partículas víricas quedan suspendidas en el aire al barrer, sacudir,mover objetos o realizar actividades de limpieza en lugares con infestación de roedores, y son inhaladas por personas próximas. Las cabañas, almacenes, graneros, leñeras, viviendas rurales abandonadas durante meses o áreas mal ventiladas constituyen los entornos de mayor riesgo. La exposición puede producirse también durante actividades laborales (trabajadores forestales, agricultores, exterminadores, militares en maniobras) orecreativas (campings, senderismo, espeleología, alojamiento en refugios).
Vías secundarias menos frecuentes incluyen el contacto directo de mucosas, conjuntiva o piel no intacta con saliva, orina o heces de roedores, la mordedura de roedor infectado y, excepcionalmente, la ingestión de alimentos o agua contaminados. La transmisión vectorial mediada por artrópodos parece no haberse demostrado para los hantavirus. El periodo de incubación oscila entre cinco y cuarenta y dos días, con una mediana habitual de dos a cuatro semanas; la Organización Mundial de la Salud establece un periodo máximo de incubación de cuarenta y dos días a efectos de seguimiento de contactos.
El ANDV presenta una particularidad epidemiológica de máxima trascendencia clínica: es el único hantavirus en el que se ha demostrado de manera concluyente la transmisión persona a persona. Esta capacidad fue descrita por primera vez en el brote de El Bolsón (Argentina) en 1996 y se ha confirmado en múltiples episodios posteriores. La transmisión interhumana requiere contacto estrecho y prolongado: convivencia en domicilio, atención sanitariasin protección adecuada, parejas sexuales o eventos sociales con elevada densidad y duración (velatorios, fiestas familiares prolongadas). La transmisión puede producirse durante la fase prodrómica tardía o el inicio de la fase cardiopulmonar.
El brote de Epuyén (Argentina, 2018-2019) representa el evento de transmisión interpersonal mejor caracterizado, con treinta y cuatro casos confirmados y once fallecimientos; el análisis genómico no detectó mutaciones que justificasen una mayor transmisibilidad y se concluyó que el factor decisivo era la combinación decarga viral muy elevada en algunos pacientes (pacientes “superdiseminadores”, aquello individuos con altacapacidad de transmisión) con una intensa interacción social. Según la evidencia disponible, el periodo de transmisibilidad se extiende desde aproximadamente 48 horas antes del inicio de los síntomas hasta cinco díasdespués, coincidiendo con la fase de máxima viremia. Esta característica obliga a aplicar medidas de aislamiento estricto desde el momento mismo de la sospecha clínica.
3. Cuándo sospechar
La sospecha precoz es el factor pronóstico más importante en el SCPH, dado que la progresión de la fase prodrómicaa la fase cardiopulmonar puede producirse en pocas horas y una proporción importante de la mortalidad ocurre en las primeras 24-48 horas. La triada de antecedente epidemiológico, cuadro clínico compatible y alteracionesanalíticas guía constituye el pilar para iniciar el algoritmo diagnóstico-terapéutico.
Antecedente epidemiológico
Debe considerarse en pacientes con cualquiera de las siguientes circunstancias en las seis semanas previas alinicio de los síntomas: viaje, residencia o trabajo en zona endémica de hantavirus, especialmente Cono Suramericano (Argentina, Chile, Bolivia, Paraguay, sur de Brasil, Uruguay) para ANDV; contacto con roedores o sus excretas (limpieza de cabañas, almacenes, leñeras, graneros, casas rurales cerradas durante meses); pernocta en alojamientos rurales en zona endémica; participación en actividades militares, forestales, agrícolas o deexterminio; convivencia o atención sanitaria a un caso confirmado o probable de ANDV durante su periodo de transmisibilidad; o vinculación con el brote en el crucero MV-Hondius entre el 1 de abril y el 10 de mayo de 2026.
Cuadro clínico compatible
Cuadro pseudogripal de tres a siete días de evolución, caracterizado por fiebre alta, mialgias intensas (especialmente dorso-lumbares y en miembros inferiores), cefalea retroorbitaria, astenia profunda y, con notablefrecuencia, síntomas gastrointestinales prominentes: dolor abdominal, náuseas, vómitos, diarrea. Los síntomas respiratorios altos (rinorrea, odinofagia) son típicamente leves o están ausentes, característica que ayuda adistinguir el cuadro prodrómico del SCPH de la gripe estacional. La aparición de tos, disnea, taquipnea o dolor torácico marca el inicio de la fase cardiopulmonar y exige actuación inmediata.
Alteraciones analíticas guía
Tres hallazgos en el hemograma básico orientan poderosamente hacia hantavirus en el contexto epidemiológicoadecuado:
- trombocitopenia precoz (habitualmente inferior a 000/µL ya en los primeros días),
- leucocitosis con desviación izquierda y aparición de inmunoblastos circulantes (linfocitos activados de gran tamaño con citoplasma basófilo y nucléolo prominente),
- hemoconcentración(hematocritosuperioral50%enmujeroal55%en varón).
La asociación de las tres alteraciones, junto con elevación de LDH, transaminasas y proteinuria, dispara lasospecha de SCPH y debe motivar el inicio del estudio etiológico y valorar el aislamiento del paciente.
4. Curso clínico del SCPH: cuatro fases
El síndrome cardiopulmonar por hantavirus presenta una evolución estereotipada en cuatro fases biendiferenciadas, cuya duración acumulada oscila habitualmente entre dos y cuatro semanas. El conocimiento de cada fase permite anticipar el deterioro, planificar los recursos asistenciales y orientar a los familiares sobre elpronóstico.
Fase 1. Pródromos (3-7 días)
Inicio insidioso o brusco con fiebre alta sostenida (38,5-40 °C), mialgias intensas con predominio dorsal y lumbar,cefalea, astenia marcada y síntomas constitucionales. Aproximadamente la mitad de los pacientes presentan síntomas gastrointestinales prominentes —dolor abdominal, náuseas, vómitos y diarrea—, lo que con frecuencia conduce a un diagnóstico inicial erróneo de gastroenteritis o abdomen agudo. La exploración suele ser pobre, conconjuntivas inyectadas, faringe hiperémica, taquicardia febril y, en infecciones por ANDV, petequias en plieguesaxilares, abdomen y extremidades. La radiografía de tórax es típicamente normal o muestra hallazgos sutiles. En el hemograma destacan ya, en la gran mayoría de los casos, trombocitopenia, leucocitosis con desviación izquierda, hemoconcentración, elevación de LDH y transaminasas, hiponatremia y proteinuria.
Fase 2. Cardiopulmonar (2-4 días) — fase crítica
Inicio brusco de tos, disnea, taquipnea, hipoxemia y signos de bajo gasto. La fisiopatología subyacente es la fugacapilar masiva a nivel pulmonar y sistémico, mediada por la disfunción del endotelio activada por el virus y por la respuesta inmune. En cuestión de horas, el paciente puede progresar a edema pulmonar no cardiogénicobilateral, insuficiencia respiratoria refractaria con cociente PaO₂/FiO₂ inferior a 100, y shock cardiogénico-distributivo con índice cardiaco bajo, resistencias vasculares sistémicas elevadas y lactacidemia progresiva. Laradiografía de tórax muestra infiltrados intersticio-alveolares bilaterales “en alas mariposa” con derrames pleurales, y la tomografía computarizada evidencia engrosamiento septal interlobulillar y patrón en vidrio deslustrado. La mortalidad se concentra en esta fase: más del 80 % de los fallecimientos ocurren en las primeras veinticuatro horas tras el ingreso, lo que exige un manejo en unidad de cuidados intensivos con disponibilidad deoxigenación con membrana extracorpórea (ECMO).
Fase 3. Diuresis (días 5-7)
En los supervivientes, la fase cardiopulmonar da paso a una fase de reabsorción del edema pulmonar y poliuria progresiva. La función endotelial se restaura, los infiltrados pulmonares se aclaran rápidamente y la situaciónhemodinámica mejora. Esta fase entraña, sin embargo, un riesgo importante de hipovolemia, alteracioneselectrolíticas (hipopotasemia, hipomagnesemia, hipocalcemia) y arritmias por desequilibrios iónicos. Es obligado mantener un control estricto del balance hídrico, monitorizar diuresis horaria, ajustar la reposición de electrolitos y proceder a la retirada gradual del soporte vasoactivo, ventilatorio y, en su caso, ECMO.
Fase 4. Convalecencia (semanas a meses)
Periodo de recuperación con resolución progresiva de la astenia, recuperación de la función pulmonar ynormalización analítica. Algunos pacientes mantienen disnea de esfuerzo, alteración leve de la difusión pulmonar o astenia residual durante semanas o meses. No se han descrito secuelas estructurales pulmonares relevantes a largo plazo en los supervivientes. La seroconversión de IgG es estable y duradera, y se considera que confiere inmunidad protectora frente a reinfección por la misma especie viral. Conviene realizar al menos una visita de seguimiento a las cuatro y doce semanas con espirometría, gasometría arterial si procede y valoración funcional.
5. Diagnóstico
Confirmación microbiológica
La técnica de referencia es la reacción en cadena de la polimerasa con transcripción inversa (RT- PCR) específicapara ANDV, realizada sobre suero o sangre con anticoagulante EDTA. La sensibilidad es máxima durante los primeros ocho días tras el inicio de los síntomas, periodo en el que la viremia es elevada. En pacientes con síntomas respiratorios puede solicitarse también frotis nasofaríngeo, y en fases avanzadas la PCR en orina mantiene unarentabilidad razonable hasta cuatro semanas después del inicio. La serología (IgM e IgG por ELISA o inmunofluorescencia indirecta) detecta IgM al inicio de los pródromos, alcanza títulos máximos a los 7-10 días e IgG persiste de por vida. En España, tras lavaloración inicial se notificará a Salud Pública que valorará si se toman las muestras, estas se procesarán en el Centro Nacional de Microbiología del Instituto de Salud Carlos III (CNM-ISCIII), centro de referencia para hantavirus.
Diagnóstico de sospecha en frotis
Cuando la sospecha clínica es alta y el resultado de PCR no está aún disponible, los criterios morfológicos del frotis de sangre periférica permiten un diagnóstico presuntivo con sensibilidad del 96 % y especificidad del 99 %. Estos criterios incluyen trombocitopenia, desviación izquierda granulocítica, ausencia de granulación tóxica en la serie mieloide, hemoconcentración e inmunoblastos representando más del 10 % de la población linfocitariacirculante; cumplir cuatro de los cinco criterios constituye una alta sospecha diagnóstica.
Datos analíticos típicos
Trombocitopenia (con valores frecuentemente inferiores a 100.000/µL ya en las primeras 48 horas), leucocitosis con desviación izquierda e inmunoblastos, hemoconcentración (hematocrito y hemoglobina elevados), elevación de LDH (a menudo superior a 500 U/L), transaminasas elevadas, hipocalcemia, hiponatremia, proteinuria demoderada a intensa y elevación leve-moderada de creatinina. En las formas graves aparecen hiperlactacidemia,elevación de troponina y CPK, descenso de fibrinógeno y elevación de dímero D. La gasometría muestra hipoxemia con cociente PaO₂/FiO₂ progresivamente menor.
Imagen
La radiografía de tórax es habitualmente normal en la fase prodrómica. En la fase cardiopulmonar aparecen infiltrados intersticio-alveolares bilaterales de predominio central y perihiliar, con derrames pleurales acompañantes. La tomografía computarizada de tórax muestra engrosamiento septal interlobulillar, vidrio deslustrado parcheado y derrame pleural. El ecocardiograma aporta información hemodinámica fundamental:función sistólica deprimida con índice cardiaco reducido, elevación de presiones de llenado y, en formas graves,hipocinesia global compatible con miocarditis.
Diagnóstico diferencial
El diagnóstico diferencial debe incluir otros cuadros respiratorios como otras infecciones respiratorias virales (gripe, SARS-CoV-2, adenovirus, virus respiratorio sincitial), neumonía bacteriana o atípica, sepsis con síndrome de distrés respiratorio agudo, leptospirosis (especialmente en viajeros con exposición a aguas contaminadas), dengue grave, fiebres hemorrágicas virales, malaria por Plasmodium falciparum, endocarditis con edemapulmonar y, en pacientes con dolor abdominal predominante, abdomen agudo quirúrgico. La combinación de fiebre, trombocitopenia y hemoconcentración en un viajero procedente del Cono Sur americano es altamente sugestiva de SCPH.
6. Manejo y tratamiento
No se dispone de tratamiento antiviral específico aprobado (ensayos en curso), ni de vacuna comercializadafrente a la infección por hantavirus. La piedra angular del manejo es el soporte avanzado precoz en una unidad con experiencia en patología crítica y disponibilidad de terapia de reemplazo renal y oxigenación con membrana extracorpórea (ECMO). La activación temprana del circuito asistencial —ingreso en UCI, contacto con la red de Unidades de Aislamiento y Tratamiento de Alto Nivel (UATAN) y preaviso al centro con ECMO de referencia— se asociacon reducción significativa de la mortalidad.
Medidas iniciales
Ante la sospecha clínica fundada se debe ingresar al paciente en habitación individual con presión negativa, iniciar EPI completo de todo el personal, notificar al CCAES y a la Comunidad Autónoma, y extraer las muestras para PCR en suero, sangre EDTA y, si procede, frotis nasofaríngeo, que se enviarán al CNM-ISCIII en categoría A (UN2814, instrucción de embalaje P620). Se valorará canalizar una vía venosa central y una vía arterial para monitorización hemodinámica continua, y se monitorizarán de forma estrecha tensión arterial, saturación de oxígeno, electrocardiograma, diuresis horaria y temperatura. En cada uno de los casos hay que ponerse en contacto con las autoridades sanitarias regionales y/o nacionales para proceder según sus instrucciones
Fluidoterapia
La fuga capilar pulmonar y sistémica característica del SCPH determina que la sobrecarga hídrica empeore el edema pulmonar y prolongue el tiempo de ventilación mecánica. Se recomienda una estrategia conservadora: cristaloides balanceados a dosis bajas (250-500 mL en bolos, reevaluando respuesta) hasta restaurar perfusión, e inicio precoz de vasoactivos (noradrenalina como primera elección, asociando adrenalina o vasopresina si persiste hipotensión) para mantener una presión arterial media superior a 65 mmHg. La monitorización con sistemas de termodilución transpulmonar (PiCCO) o ecocardiografía permite ajustar de forma individualizada los aportes hídricos y el soporte inotrópico.
Soporte respiratorio
En las fases iniciales puede ensayarse oxigenoterapia de alto flujo o ventilación mecánica no invasiva, pero laindicación de intubación e iniciación de ventilación mecánica invasiva debe ser precoz ante deterioro respiratorio rápido o signos de agotamiento respiratorio. Se aplicará ventilación protectora con volumen tidal de 6 mL/kg de peso ideal, presión meseta inferior a 30 cmH₂O y PEEP titulada según las recomendaciones de la red ARDS. En pacientes con hipoxemia refractaria (PaO₂/FiO₂ < 150) está indicado el decúbito prono prolongado durante 16-18horas. Cuando la hipoxemia o el shock cardiogénico no responden al tratamiento convencional, debe valorarse ECMO veno-venosa en formas predominantemente respiratorias y veno-arterial cuando coexiste shock cardiogénico, que es lo más frecuente en el SCPH grave.
Tratamientos sin evidencia de eficacia
La ribavirina intravenosa, eficaz en algunos hantavirus causantes de FHSR en estudios realizados en China, no ha demostrado beneficio en SCPH en ensayos controlados realizados en Norteamérica. La metilprednisolona en dosis altas tampoco demostró reducción de mortalidad en el ensayo clínico aleatorizado realizado en Chile. El plasma de convaleciente con título alto de anticuerpos neutralizantes mostró tendencia a reducir la mortalidad en estudios abiertos de la red chilena, pero la evidencia es limitada y su disponibilidad muy restringida. Diversos anticuerpos monoclonales humanizados se encuentran en desarrollo preclínico y clínico precoz. Por el momento, ningún tratamiento etiológico cuenta con recomendación firme.
Marcadores de pronóstico
Son indicadores de mejor pronóstico al ingreso: cifra de plaquetas superior a 115.000/µL, ausencia dehemoconcentración marcada, lactato normal, ausencia de progresión a shock en las primeras 24 horas y hematocrito inferior al 50 %. Se asocian con mortalidad elevada: plaquetas inferiores a 40.000/µL, lactatosuperior a 4 mmol/L, índice cardiaco menor de 2,2 L/min/m² y proteinuria cuantitativa intensa al ingreso.
7. Bioseguridad, EPI y manejo de contactos
Todas las medidas sobre bioseguridad se deberán realizar conforme a las recomendaciones vigentes de las autoridades sanitarias establecidas en cada momento
Aislamiento del paciente
Todo paciente con sospecha o confirmación de infección por ANDV debe ser ingresado en habitación individual con presión negativa y baño propio, idealmente en una UATAN. Se restringirán las visitas y se mantendrá un registro de todas las personas que entran y salen de la habitación. La trazabilidad del personal es imprescindible para laidentificación de contactos en caso de exposición no protegida.
Equipo de protección individual
El personal sanitario que atiende al paciente utilizará bata impermeable de uso exclusivo en la unidad, mascarilla autofiltrante FFP2 (FFP3 en procedimientos generadores de aerosoles como intubación, broncoscopia, aspiración abierta o reanimación cardiopulmonar), guantes desechables con cambio entre tareas y protección ocularcompleta (gafas estancas o pantalla facial). La higiene de manos con solución hidroalcohólica se realizará antes y después de cada contacto con el paciente y siempre antes de calzar guantes y después de retirarlos. Los residuos generados se depositarán en contenedores de Clase III. El personal de limpieza utilizará el mismo nivel de protección y empleará técnica de doble cubo con desinfectantes viricidas.
Manejo de muestras
El procesamiento inicial de muestras procedentes de pacientes con sospecha o confirmación de SCPH por ANDVdebe realizarse en laboratorios de bioseguridad nivel 3 (BSL-3), según normativa europea y española vigente, con cabinas de seguridad biológica de Clase II y procedimientos que minimicen la generación de aerosoles. Eltransporte de muestras se realizará conforme a la categoría A (sustancia infecciosa, UN2814), con sistema de triple embalaje conforme a la instrucción P620. El laboratorio receptor (CNM-ISCIII) y el transportista deben estar identificados con antelación y disponer de la documentación reglamentaria.
Definiciones operativas
Definiciones de caso (ECDC)
- Caso sospechoso: cualquier persona que haya compartido o visitado un medio de transporte donde haya habido un caso confirmado o probable de ANDV, o cualquier persona que haya estado en contacto con un pasajero o tripulante del MV Hondius desde el 5 de abril de 2026, y que presente fiebre aguda (o antecedente de fiebre), y al menos uno de los siguientes síntomas: mialgias, escalofríos, cefalea, síntomas gastrointestinales (náuseas, vómitos, diarrea, dolor abdominal) o síntomas respiratorios (tos, disnea, dolor torácico, dificultad respiratoria).
- Caso probable: persona con signos y síntomas de caso sospechoso y vínculo epidemiológico conocido con uncaso confirmado o probable de
- Caso confirmado: caso sospechoso o probable con confirmación de laboratorio de ANDV mediante PCR oserología en el CNM-ISCIII.
- Caso descartado: caso sospechoso o probable con resultado negativo de ANDV en RT-PCR o serología. Los pacientes que desarrollen síntomas compatibles tras una prueba negativa y dentro del período máximo deincubación desde la última exposición deberán ser reanalizados y reclasificados.
Definición de contacto (ECDC)
Contacto: persona que ha estado expuesta a un caso confirmado o probable de ANDV durante el período de transmisibilidad del caso, mediante interacciones consistentes con la exposición a secreciones respiratorias, saliva, sangre u otros fluidos corporales, incluyendo:
- Contacto físico directo (exposición a saliva u otros fluidos, cuidados, contacto íntimo, compartircama).
- Proximidad estrecha: estar a menos de 1-2 metros durante más de 15 minutos acumulados (interacciones cara a cara, comidas compartidas u otras reuniones sociales).
- Exposición en espacios cerrados o compartidos (camarote compartido en un barco, proximidad de asientos en aeronave, etc.).
- Exposición no protegida en entornos sanitarios, especialmente durante la atención al paciente, asícomo exposición en
Manejo de contactos asintomáticos
Los contactos asintomáticos identificados serán subsidiarios de valorar el traslado al centro designado por lasautoridades sanitarias, para realizar cuarentena en habitación individual con aislamiento estricto durante los cuarenta y dos días posteriores a la última exposición posible. Se realizará una PCR a la llegada y otra a los sietedías; en caso de negatividad de la segunda muestra, el Comité Técnico del SIAPR reevaluará las condiciones de la cuarentena. La vigilancia activa supervisada incluirá registro de temperatura dos veces al día y búsqueda dirigidade los síntomas que definen el caso probable. Se garantizará la comunicación telemática con familiares y seprestará apoyo emocional. Cualquier contacto que desarrolle síntomas será trasladado a habitación con presión negativa, manejado como caso probable y se preavisará a la red UATAN. Antes de proceder a cualquier traslado se deberá contactar con las autoridades sanitarias y seguir sus instrucciones
Limpieza ambiental
Se realizará limpieza húmeda diaria de la habitación y dos veces al día de las zonas comunes, empleando hipoclorito sódico a 1.000 ppm o un desinfectante virucida equivalente. La técnica del doble cubo, con avancedesde el fondo de la habitación hacia la puerta, evita la dispersión de contaminación. Al alta o traslado se efectuará una limpieza terminal exhaustiva. Todo incidente — rotura de EPI, salpicadura, exposición percutánea— quedará registrado en la hoja de vigilancia del personal y motivará la activación inmediata del protocolo deexposición ocupacional, con extracción de PCR y serología basal e inicio de seguimiento clínico.
8. Signos de alarma — activar respuesta inmediata
En pacientes con clínica compatible y con antecedente epidemiológico compatible obliga a activar de forma inmediata el circuito de aislamiento, valorar clínicamente derivación a UCI o UATAN y notificación a Salud Pública. La progresión clínica del SCPH puede ser fulminante y la ventana terapéutica útil es estrecha.
- Plaquetas inferiores a 100.000/µL con descenso rápido (más del 30 % en 24 horas) o cifras inferiores a 50.000/µL en cualquier momento.
- Hematocrito superior al 50 % en mujeres o al 55 % en varones, como expresión de hemoconcentraciónpor fuga
- Inmunoblastos superiores al 10 % en el frotis de sangre periférica.
- Disnea, taquipnea o saturación de oxígeno inferior al 92 %, o necesidad de oxígeno suplementario para mantener saturaciones adecuadas.
- Hipotensión arterial (TAS < 90 mmHg) o lactato venoso superior a 2 mmol/L.
- Infiltrados intersticio-alveolares bilaterales de aparición rápida en la radiografía de tórax.
- Deterioro clínico súbito en paciente febril con antecedente epidemiológico compatible, aunque las exploraciones complementarias iniciales sean normales.
La presencia aislada o combinada de cualquiera de estos signos justifica el contacto inmediato con los clínicos responsables del caso y la Unidad de Cuidados Intensivos del centro, así como la valoración de traslado al centro dereferencia con disponibilidad de ECMO.
9. Qué hacer ante una sospecha
Ante un paciente con antecedente epidemiológico compatible y cuadro clínico-analítico sugestivo, la respuestadel Servicio de Medicina Interna debe ser inmediata y coordinada. Se recomienda seguir el siguiente algoritmo operativo, que puede integrarse en los procedimientos de cada centro:
- Aislamiento inmediato en habitación individual con presión negativa, restricción de visitas y registro de todo el personal que entra en contacto con el paciente.
- Aviso al clínico responsable, al jefe de guardia y al Servicio de Medicina Preventiva del
- Notificación urgente a Salud Pública de la Comunidad Autónoma, que coordinará con el Centro de Coordinación de Alertas y Emergencias Sanitarias del Ministerio de Sanidad.
- Extracción y envío de muestras para PCR (suero, sangre EDTA y, si procede, frotis nasofaríngeo) al Centro Nacional de Microbiología (CNM-ISCIII) en categoría A, conforme a la instrucción
- Preaviso a la red de Unidades de Aislamiento y Tratamiento de Alto Nivel (UATAN) y, eventualmente, alcentro con ECMO de
- Identificación, listado y registro de todos los contactos hospitalarios del paciente desde 48 horas antesdel inicio de los síntomas.
- Documentación rigurosa en la historia clínica de los hallazgos exploratorios, datos analíticos, decisiones terapéuticas y comunicaciones con Salud Pública.
Teléfonos de referencia: Centro de Coordinación de Alertas y Emergencias Sanitarias (CCAES)
— 91 596 14 88 (24 horas). Centro Nacional de Microbiología (ISCIII) — 91 822 36 50.
10. Fuentes, bibliografía, enlaces de interés:
La elaboración de este documento se ha basado en las siguientes referencias:
- Rapid Scientific Advice on the management of passengers. In the context of the Andes virus outbreak on the cruise ship MV Hondius. Stockholm: ECDC; 9 May 2026.https://www.ecdc.europa.eu/en/publications-data/rapid-scientific-advice-management-passengers-context-andes-virus-outbreak-cruise
- European Centre for Disease Prevention and Control. https://ecdc.europa.eu/en/infectious-disease-topics/hantavirus-infection/surveillance- and-updates/andes-hantavirus-outbreak
- Knust B, Rollin Twenty-year summary of surveillance for human hantavirus infections, United States. Emerging Infectious Diseases 2013; 19(12): 1934-1937. 10.3201/eid1912.131217
- Macneil A, Nichol ST, Spiropoulou CF. Hantavirus pulmonary syndrome. Virus Research 2011; 162(1-2): 138-147. 1016/j.virusres.2011.09.017
- Martínez VP, Di Paola N, Alonso DO, Pérez-Sautu U, Bellomo CM, Iglesias AA et al. “Super- Spreaders” and Person-to-Person Transmission of Andes Virus in New England Journal of Medicine 2020; 383: 2230-2241. 10.1056/NEJMoa2009040
- Mertz GJ, Hjelle BL, Bryan Hantavirus infection. Advances in Internal Medicine 1997; 42: 369-421.
- Ministerio de Centro de Coordinación de Alertas y Emergencias Sanitarias. https://www.sanidad.gob.es/areas/alertasEmergenciasSanitarias/alertasActuales/home.htm
- Ministerio de Comité Técnico del Sistema de Alerta Precoz y Respuesta Rápida (SIAPR). Protocolo demanejo de personas en seguimiento en España en relación con el buque afectado por un brote de hantavirusAndes. 8 de mayo de 2026.https://www.sanidad.gob.es/areas/alertasEmergenciasSanitarias/alertasActuales/home.ht m
- Organización Mundial de la Salud. https://who.int/news-room/fact-sheets/detail/hantavirus
- Vial PA, Ferrés M, Vial C, Klingström J, Ahlm C, López R, Le Corre N, Mertz GJ. Hantavirus in humans: a review ofclinical aspects and Lancet Infectious Diseases 2023; 23: e371-e382. 10.1016/S1473-3099(23)00128-7