El doctor Pablo Maroto Rey es un oncólogo médico español con una amplia trayectoria en el ámbito de la oncología clínica y la investigación, especialmente centrado en los tumores genitourinarios (como cáncer de riñón, vejiga y testículo). Desarrolla su actividad profesional principalmente en el Hospital de la Santa Creu i Sant Pau de Barcelona, uno de los centros de referencia en oncología en España, en dónde desempeña la Jefatura del Servicio de Oncología Médica.
Se licenció en Medicina y Cirugía en la Universidad de Santiago de Compostela en 1990 y obtuvo el doctorado en Medicina por la Universidad de Barcelona, con calificación de sobresaliente cum laude. Posteriormente se especializó en Oncología Médica tras completar su residencia en el Hospital de la Santa Creu i Sant Pau. Además, amplió su formación internacional como fellow en el Barbara Ann Karmanos Cancer Institute (Detroit, Estados Unidos) entre 1997 y 1999, lo que consolidó su perfil investigador y clínico en oncología.
A lo largo de su carrera, ha estado vinculado durante más de dos décadas al Hospital de Sant Pau, donde ha ejercido como médico adjunto del Servicio de Oncología Médica y se ha convertido en referente en el área de tumores genitourinarios. En la actualidad ha ocupado cargos de responsabilidad como jefe clínico de investigación en esta área y director en funciones del Servicio de Oncología Médica. También es profesor asociado del Departamento de Medicina de la Universidad Autónoma de Barcelona, lo que refleja su implicación en la formación de nuevos profesionales sanitarios.
El doctor Maroto ha desarrollado una intensa actividad investigadora tanto a nivel nacional como internacional. Ha liderado y participado en grupos colaborativos de gran relevancia, como la European Organisation for Research and Treatment of Cancer (EORTC), donde ha ejercido como chairman del grupo de tumores genitourinarios, así como en el Grupo Germinal Español de Tratamiento de Tumores Germinales. Actualmente preside el grupo GUARD, centrado en la investigación multidisciplinar de este tipo de cánceres.
Su trabajo clínico e investigador ha contribuido a avances relevantes en el tratamiento del cáncer, especialmente en el ámbito del cáncer renal. Ha participado en investigaciones que han permitido entender por qué determinados pacientes responden de forma excepcional a ciertos tratamientos, identificando factores genéticos clave que pueden abrir nuevas vías terapéuticas.
En el ámbito asistencial, es considerado un especialista de referencia en cáncer de vejiga y riñón. Ha destacado públicamente por explicar los avances en tratamientos como la inmunoterapia y por su enfoque en adaptar las terapias según la fase de la enfermedad, diferenciando claramente entre enfermedad localizada y metastásica.
En conjunto, Pablo Maroto es un oncólogo con un perfil muy completo que combina asistencia clínica, investigación y docencia, con una especial dedicación a mejorar el tratamiento y la supervivencia de pacientes con tumores genitourinarios, situándose como una figura relevante dentro de la oncología española.
El cáncer de riñón no suele ocupar tantos titulares como otros tumores. ¿Cuál es hoy la situación real de esta enfermedad en términos de incidencia y diagnóstico?
Respuesta.- El cáncer de riñón es el 14º cáncer más frecuente a nivel mundial y representa aproximadamente el 2-3% de todas las neoplasias malignas. Es más frecuente en hombres que en mujeres.
En España, es más frecuente en varones, donde ocupa aproximadamente el 7º lugar entre los tumores más frecuentes, con unos 8.000-9.000 casos nuevos cada año.
En términos de mortalidad, fallecen alrededor de 2.000 pacientes al año por cáncer de riñón en nuestro país. Esto significa que, afortunadamente, curamos aproximadamente a cuatro de cada cinco pacientes diagnosticados de esta enfermedad.
La edad de presentación es la sexta década de la vida, sin embargo, estamos viendo cada vez diagnósticos en pacientes más jóvenes por causas que desconocemos. Además, en la mayoría de los países desarrollados estamos observando un aumento de la incidencia, probablemente relacionado con un mayor uso de pruebas de imagen y con factores de riesgo como la obesidad o la hipertensión. Sin embargo, la mortalidad está tendiendo a disminuir, gracias al diagnóstico más precoz y a la mayor eficacia de las terapias sistémicas actuales.
“Actualmente no existen programas de cribado o diagnóstico precoz para el cáncer de riñón, salvo en familias diagnosticadas con enfermedades hereditarias”
Muchos tumores renales se detectan de manera incidental durante pruebas de imagen realizadas por otros motivos. ¿Sigue siendo esta la forma más habitual de diagnóstico.
Respuesta.- El diagnóstico del cáncer de riñón sigue siendo, en muchos casos, un diagnóstico incidental.
Dentro de las neoplasias renales existen tumores de crecimiento muy lento, que son los que con más frecuencia detectamos de forma casual durante estudios realizados por otros motivos, por ejemplo, una ecografía o un TAC solicitados por un dolor lumbar no relacionado con la neoplasia, ya que, en general, estas neoplasias suelen ser asintomáticas hasta fases avanzadas de la enfermedad.
Sin embargo, también existen tumores de crecimiento más rápido y agresivo, que sí pueden producir síntomas. Desafortunadamente, cuando el diagnóstico se realiza en este contexto, en ocasiones la enfermedad ya se encuentra en fases avanzadas.
Actualmente no existen programas de cribado o diagnóstico precoz para el cáncer de riñón, salvo en familias diagnosticadas con enfermedades hereditarias.
¿Qué factores de riesgo están más claramente asociados al desarrollo de cáncer de riñón.
Respuesta.- Entre los factores de riesgo más frecuentemente asociados al cáncer renal se encuentran:
- la hipertensión arterial
- la obesidad
- el tabaquismo
Además, en un pequeño porcentaje menor al 5% de pacientes existe un componente hereditario. Alguno de los síndromes hereditarios Asociados con carcinoma renal son el síndrome de von Hippel-Lindau, el carcinoma renal papilar hereditario o el síndrome de Birt-Hogg-Dubé. No todos ellos se asocian con el mismo tipo tumoral y quizá el más relevante para entender la fisiopatología del carcinoma renal es el von Hippel Lindau. La figura siguiente explica el mecanismo de tumorigénesis en este síndrome, y que puede identificarse hasta en el 80% de los tumores esporádicos.
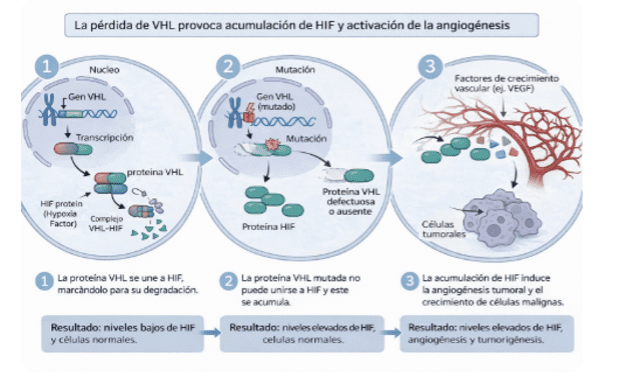
¿Qué avances se han producido en los últimos años en el diagnóstico del cáncer renal?
Respuesta.- En los últimos años también hemos vivido avances importantes en el diagnóstico. Quizá el más importante es que seguimos mejorando los sistemas de clasificación del cáncer renal, y recientemente se ha publicado una nueva clasificación en la que, además de las características morfológicas tiene en cuenta características moleculares. La disponibilidad de análisis genómicos ha permitido identificar subtipos tumorales que antes se incluían dentro de categorías más amplias.
Además, el refinamiento de las técnicas radiológicas, especialmente con el uso de TAC de alta resolución y resonancia magnética, nos permite hoy caracterizar mejor las lesiones renales y diferenciar con mayor precisión lesiones benignas de malignas
La cirugía sigue siendo la piedra angular del tratamiento en muchos casos. ¿Cómo han evolucionado las técnicas quirúrgicas en los últimos años?
Respuesta.- La cirugía continúa siendo la piedra angular del tratamiento del cáncer de riñón en fases localizadas. Si bien la cirugía actual no necesariamente cura más pacientes que hace décadas, sí lo hace con muchísima menor morbilidad, menos tiempo de hospitalización y menos secuelas funcionales. Hoy en día son posibles cirugías de preservación renal que hace años eran impensables. Además, la subespecialización de los cirujanos urológicos ha permitido optimizar aún más los resultados.
En determinados pacientes, la combinación de cirugía con tratamientos adyuvantes también ha permitido mejorar las probabilidades de curación. En este contexto, el enfoque multidisciplinar es clave para decidir el tratamiento local y sistémico más adecuado para cada paciente.
“El cáncer de riñón es una de las neoplasias mejor caracterizadas desde el punto de vista molecular”
nbsp;
Desde su experiencia clínica, ¿qué perfil de paciente con cáncer de riñón atienden con más frecuencia en la actualidad?
Respuesta.- Mi especialidad es la oncología médica, y la mayoría de los pacientes con cáncer de riñón que vemos los oncólogos son pacientes con enfermedad metastásica.
Sin embargo, hace unos 4 años se produjo un avance importante con la aprobación del primer tratamiento adyuvante para el cáncer de riñón, el pembrolizumab, un fármaco de inmunoterapia. Esto significa que actualmente algunos pacientes que han sido operados con intención curativa, pero que presentan factores de alto riesgo de recaída, pueden beneficiarse de tratamiento inmunoterápico tras la cirugía para reducir el riesgo de que la enfermedad reaparezca y prolongar la supervivencia.
El manejo del cáncer renal suele implicar a diferentes especialistas. ¿Cómo se articula ese trabajo multidisciplinar en la práctica diaria?
Respuesta.- El cáncer de riñón es una de las neoplasias mejor caracterizadas desde el punto de vista molecular. Como describimos en la figura anterior, conocemos bastante bien los mecanismos biológicos que favorecen el desarrollo y crecimiento del tumor, lo que ha permitido desarrollar tratamientos dirigidos contra esas mismas alteraciones.</p
“El cáncer renal es probablemente, después del melanoma, uno de los tumores más sensibles a la inmunoterapia. Estos tratamientos potencian la respuesta del sistema inmunitario contra el tumor y, en algunos pacientes con enfermedad metastásica, pueden producir respuestas muy prolongadas y supervivencias”
Un ejemplo importante proviene del estudio del síndrome de von Hippel-Lindau, en el que una mutación genética provoca la acumulación de factores que favorecen la formación de nuevos vasos sanguíneos, un proceso que llamamos angiogénesis. Entre estos factores destaca HIF (factor inducible por hipoxia), que activa múltiples señales que estimulan el crecimiento tumoral.
Los primeros tratamientos dirigidos que utilizamos en cáncer renal fueron fármacos antiangiogénicos que bloqueaban las vías activadas por HIF. Más recientemente se ha desarrollado un fármaco que actúa directamente sobre HIF, y que además ha sido el primer tratamiento aprobado para una enfermedad genética como el síndrome de von Hippel-Lindau, ya que puede prevenir o frenar varias de las manifestaciones asociadas a este síndrome.
Por otro lado, el cáncer renal es probablemente, después del melanoma, uno de los tumores más sensibles a la inmunoterapia. Estos tratamientos potencian la respuesta del sistema inmunitario contra el tumor y, en algunos pacientes con enfermedad metastásica, pueden producir respuestas muy prolongadas y supervivencias.
Mensaje final
Hoy, gracias a los avances en cirugía, diagnóstico molecular e inmunoterapia, estamos mucho más cerca que nunca de curar el cáncer de riñón.








